Brachyterapia nowotworów ginekologicznych
Dr n. med. Ewa Burchardt
Oddział Radioterapii i Onkologii Ginekologicznej, Wielkopolskie Centrum Onkologii w Poznaniu
Brachyterapia jest formą napromieniania, podczas której można dostarczyć wyższe dawki w bezpośredni obszar guza. Jest ona powszechnym sposobem leczenia nowotworów ginekologicznych, w tym raka szyjki macicy, macicy, pochwy oraz sromu. W zależności od typu, jak i zaawansowania nowotworu, można ją stosować jako element leczenia skojarzonego albo jako samodzielną formę leczenia. Standardem dla chorych na raka szyjki macicy jest poddanie się tzw. brachyterapii dojamowej po napromieniowaniu wiązką zewnętrzną, tzw. teleradioterapią. Jest to niezbędna część integralnego leczenia. Najpowszechniej stosuje się w ginekologii onkologicznej brachyterapię wysokiej mocy dawki (ang. HDR – high dose rate). Pacjentki chore na raka błony śluzowej trzonu macicy, które nie mogą poddać się operacji, również są leczone brachyterapią dojamową. Niektóre pacjentki z rakiem endometrium otrzymają brachyterapię uzupełniającą po operacji.
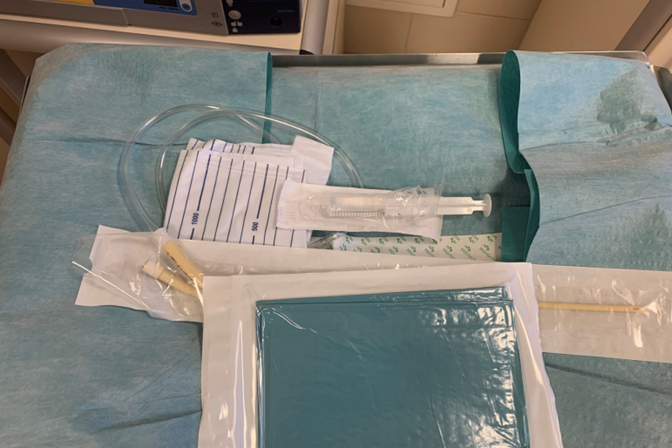
Ryc. 1 Przygotowany jałowy zestaw do cewnikowania pęcherza moczowego.
W przypadku pacjentek, które nie przeszły operacji, brachyterapia ginekologiczna rozpoczyna się od założenia cewnika do pęcherza moczowego (Ryc. 1). W wybranych przypadkach również poddania pacjentki znieczuleniu ogólnemu lub przewodowemu. Specjalista radioterapii onkologicznej precyzyjnie umieszcza aplikator wewnątrz jamy macicy. Dzięki temu minimalizuje ekspozycję zdrowych tkanek na promieniowanie. Ta część zabiegowa trwa około 15 min. Przykładowe nazwy najpowszechniej używanych aplikatorów to tzw. tandem – sonda z owoidami lub sonda z ringiem, czy też najnowsze Venezia lub Geneva (Ryc. 2 i 3). Jeżeli guz jest asymetryczny lub duży, lekarz może zdecydować o wkłuciu igieł w nowotwór (aplikacja śródtkankowa), które pozwolą na skuteczne wyleczenie poprzez podanie odpowiednio wysokiej dawki w bezpieczny sposób. Abu odsunąć pęcherz i odbytnicę od leczonego obszaru, do pochwy zakładana jest tasiemka gazy (tzw. seton), który mechanicznie odsuwa te obszary, a także dodatkowo unieruchamia aplikację w odpowiedniej pozycji, co zapobiega przemieszczeniu.

Ryc. 2 Przykładowy aplikator typu tandem – sona z owoidami (Geneva).
Pacjentka wybudzona ze znieczulenia, oczekuje w pozycji leżącej na leczenie, podczas gdy lekarz specjalista radioterapii onkologicznej i fizyk medyczny przygotowują indywidualny plan leczenia. Całość uwzględnia aktualną anatomię i umiejscowienie guza, a więc leczenie jest „skrojone na miarę” do aktualnych warunków. Zaawansowane technologie obrazowania, takie jak rezonans magnetyczny (RM), ultrasonografia (USG) i tomografia komputerowa (TK) pomagają zapewnić ustawienie aplikatora tak, aby dostarczyć najskuteczniejszą dawkę promieniowania do nowotworu, a także określić dawki bezpieczne dla otaczających zdrowych tkanek. Cały proces jest niezwykle precyzyjny. Na końcu fizyk, używając specjalnego programu komputerowego, tworzy ostateczny plan leczenia realizowany na aparacie.

Ryc. 3 Przybliżenie aplikatora Geneva – widoczne są boczne otwory w owoidach do aplikacji śródtkankowej
Aplikator jest następnie podłączany do aparatu do brachyterapii z tzw. kroczącym źródłem promieniowania w specjalnym pomieszczeniu zwanym bunkrem. Pacjentka nie odczuwa w tym czasie żadnych dodatkowych bodźców, jest słyszana i obserwowana przez zespół nadzorujący proces napromieniania, który trwa ok. 10 min. Źródło promieniowania kroczy po kablu wewnątrz aplikatorów i nie dotyka w żaden sposób ciała. Całość procedury od momentu znieczulenia do zakończenia leczenia trwa ok. 1,5 godz. W zależności od zastosowanego schematu, zabieg przeprowadzany jest 4–5 razy. W niektórych szpitalach przeprowadza się leczenie w dwóch częściach. Za pierwszym razem pacjentka leży przez noc z aplikatorem i kolejnego dnia poddawana jest ponownemu leczeniu. W następnym tygodniu procedura jest powtarzana.
Brachyterapia jest również stosowana w leczeniu raka błony śluzowej trzonu macicy po usunięciu macicy, w celu wyeliminowania wszelkich komórek nowotworowych, które mogą pozostać po operacji. Jest to prostsza procedura, w której aplikator o kształcie walca jest umieszczany w pochwie. Całość leczenia jest bezbolesna i przeprowadzana bez znieczulenia. Również obowiązuje przestrzenne planowanie leczenia 3D w oparciu o obrazowanie TK i aktualną geometrię narządów wewnętrznych. Tuż po wyjęciu aplikatora pacjentka może iść do domu.
Po wyjęciu aplikatorów, w ciele pacjentki nie zostaje żaden materiał promieniotwórczy, jest ona od razu całkowicie bezpieczna dla otoczenia i dla swojej najbliższej rodziny. Brachyterapia oznacza leczenie z bliska, z krótkiego dystansu, tak że wysoka dawka jest zlokalizowana głownie w guzie i jego pobliżu. Dlatego toksyczność tego leczenia będzie dotyczyła przede wszystkim pochwy.
Lekarze dokładają wszelkich starań, aby zapobiec wpływowi promieniowania na zdrowe narządy. Mimo to brachyterapia nowotworów ginekologicznych może mieć pewne krótkoterminowe skutki uboczne, w tym ból w miejscu umieszczenia aplikatora lub niewielkie krwawienie. Toksyczność późna po leczeniu, która może rozpocząć się w 6 miesięcy od zakończenia leczenia, przejawia się zwężeniem lub suchością pochwy, stanem zapalnym śluzówki jelita grubego, częstomoczem lub bólem i pieczeniem przy oddawaniu moczu. W leczeniu stosuje się farmakoterapię, metody endoskopowe lub chirurgiczne.





